Esta patología representa un desafío para los servicios de neonatología de todo el mundo; es imprescindible un diagnostico precoz, específico, y un tratamiento antimicrobiano adecuado que nos permita reducir los índices de morbimortalidad (27).
En EE. UU la infección neonatal se presenta de 1 a 8 de cada 10 000 nacidos vivos y la mortalidad varía entre un 10% y el 40%. En México las bacterias gram negativas son los agentes causales más frecuentes de infección sistémica y se reportan de 9 a 36 casos de infección por cada 100 ingresos y la mortalidad varía del 23 al 65%, siendo esta una de las principales causas de morbimortalidad neonatal. En el Hospital Regional ¨ 1ro de octubre ¨ (centro hospitalario de tercer nivel de atención en la Ciudad de México) la mortalidad neonatal se ha estimado en un 30 por cada 100 nacidos vivos y de estos en la Unidad de Terapia Intensiva Neonatal se reportan 60 de cada 100 ingresos y hasta un 80% tienen diagnóstico de infección neonatal. (15). En Uruguay se describe una prevalencia de infección neonatal en los casos ingresados en la Unidad de Cuidados Intensivos Neonatales (UCIN) del 34% por otro lado la Sociedad de Pediatría de Asturias reporta una incidencia que oscila entre 1 – 8% siendo más elevada en RNMBP. (28)(29)
En Cuba las infecciones neonatales fluctúan entre un 12 a un 40% en las unidades de cuidados especiales neonatales. (30) (31)
Según estimaciones de la Organización Mundial de la Salud (OMS), anualmente fallecen en el mundo alrededor de 5 millones de recién nacidos, de los cuales, aproximadamente el 98% ocurre en países subdesarrollados, estando relacionadas entre el 30 al 40% de las mismas, con las infecciones en este periodo de la vida. (8) (31) (32)
Teniendo en cuenta que las enfermedades infecciosas en el periodo neonatal constituyen uno de los más graves problemas que se enfrenta actualmente en los servicios de neonatología, por cuanto repercute de forma muy significativa sobre la morbilidad y la mortalidad neonatal, a lo cual nuestra provincia y nuestro centro hospitalario no son ajenos, decidimos realizar el presente estudio, con el objetivo de determinar las diferencias epidemiológicas que pudieran existir entre los recién nacidos vivos y fallecidos como consecuencia de una enfermedad infecciosa, así como la influencia que tienen algunos factores de riesgo en la mortalidad neonatal por esta causa.
OBJETIVO
Determinar las diferencias epidemiológicas entre recién nacidos vivos y fallecidos portadores de una enfermedad infecciosa neonatal, así como la influencia de algunos factores de riesgo en la mortalidad neonatal por esta causa.
DISCUSIÓN Y RESULTADOS DE LA INVESTIGACIÓN.
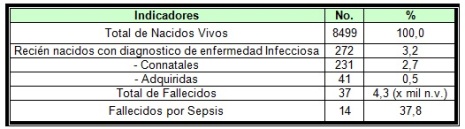
Los indicadores generales del estudio, se muestran en la Tabla No. 1, donde se observa que el 3, 2% del total de nacidos vivos cursaron con algún tipo de enfermedad infecciosa en el periodo neonatal, es decir, 32 casos por cada mil nacidos vivos (n.v.), de ellos el 2,7% correspondió a las infecciones connatales y el 0,5% a las adquiridas. La letalidad por sepsis neonatales el periodo estudiado fue de 37,8%.
TABLA No. 1.- Indicadores Generales de la Investigación. Hospital Materno ¨Tamara Bunke¨. 2008 – 2010.
Estudios de incidencia realizados en México y Uruguay (3) (28), han reportado de 4 a 15,4 casos por cada 1000 nacidos vivos, mientras que en Estados Unidos se reportan tasas de 1 a 5 casos porcada 1000 nacidos vivos. (51)
Países de América Latina como Guatemala, Costa Rica y Colombia, muestran tasas de incidencia que oscilan entre 22 y 46 casos por cada 1000 n. v. (55) (56)(60) (61), superiores a la encontrada por nosotros.
Se estima que entre 5 y 10 de cada 1000 recién nacidos vivos contraerá una enfermedad infecciosa dentro de los primeros 28 días de vida. Aproximadamente entre el 2 y el 10% de los fetos pueden infectarse intraútero y más del 10% de neonatos se infectan durante el trabajo de parto y el primer mes de vida. La ¨Sepsis Neonatal¨ puede afectar entre uno de cada 500 o uno de cada 1600 recién nacidos (RN), dependiendo esta incidencia fundamentalmente de la calidad de vida intrauterina, factores del huésped y el ambiente. (1)(2)
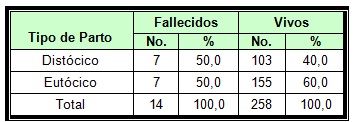
La Tabla No. 2 muestra el tipo de parto en los recién nacidos estudiados, donde se aprecia que el parto distócico predominó en los recién nacidos fallecidos por sepsis, con una frecuencia del 50,0%, mientras que en los vivos, solo el 40% nació de forma distócica.
TABLA No. 2.- Distribución de pacientes según Tipo de Parto.
OR = 1,5 p< 0,05
IC = 0,52 – 2,4
RAc% = 33,3
Un recién nacido por parto distócico que cursa con una enfermedad infecciosa, tiene 1,5 veces más probabilidad de fallecer que cuando nace por parto eutócico, según los resultados obtenidos de OR, avalado por un IC de 0,68 a 2,1, es decir que este factor, de no estar presente en este tipo de paciente, reduciría en un 33,3% la mortalidad en los mismos, según los valores de RAC%.
En un estudio realizado acerca de los factores de riesgo relacionados con la sepsis neonatal (61) en un hospital de 3er nivel en la Ciudad de México, se encontró que la gran mayoría de los neonatos sépticos (76,4%) había nacido por parto distócico por cesárea, solo el 23,6% de ellos lo había hecho por vía transvaginal.
Ha sido planteado por diferentes autores la probabilidad de que la infección sea secundaria a un trabajo de parto disfuncional, prolongado y con manipulaciones excesivas debido a las distocias. (62) (63) La miometritis secundaria a la corioamnionitis puede también inducir disfunción de la mecánica del parto. (62)
El puntaje concebido en 1952 por Virginia Apgar, es una útil herramienta para identificar a aquellos neonatos que requieren reanimación, así como para evaluar la eficacia de la misma. No es evidencia de asfixia, ni traduce causas. Los niños que nacen con puntaje de Apgar bajo necesitan reanimación inmediata, incluso antes de asignarles el índice correspondiente al minuto. (33)
Con consideraciones cuidadosas y utilizando los factores de riesgo, un poco más de la mitad de todos los recién nacidos que van a necesitar reanimación pueden ser identificados antes del momento de nacer.
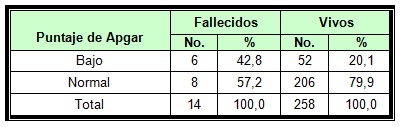
Como puede apreciarse en la Tabla No. 3, el puntaje bajo del Test de Apgar se presentó en el 42,8% de los recién nacidos sépticos que fallecieron, mientras que en solo el 20,1% de los sobrevivientes, este resultado fue altamente significativo (p< 0,01). O sea, la presencia de Apgar bajo en un recién nacido que cursa con un proceso de tipo infeccioso, hace que este tenga 2,4 veces más probabilidades de morir que cuando nace con un puntaje normal del test de Apgar. El riesgo atribuible a esta variable como factor causante de mortalidad fue del 66,3%.
TABLA No. 3.- Distribución de pacientes según Puntaje de Apgar.
OR =2, 97 p <0, 01
IC = 1, 4 – 3, 8
RAC% = 66, 3
La asfixia, que es una de las causas más frecuentes de Apgar bajo, por si misma puede producir lesiones pulmonares que favorecen la instalación y desarrollo de microorganismos, además de favorecer la aspiración de líquido amniótico contaminado hacia los pulmones y aparato gastrointestinal del feto. Por otro lado la infección intrauterina puede dar lugar a asfixia, coma y shock fetal, que clínicamente se manifiestan por una puntuación de Apgar bajo al nacer. (64) (65) Por otra parte la reanimación neonatal practicada en niños de Apgar bajo al nacer, en especial si implica intubación endotraqueal, cateterización de vasos umbilicales ó ambas conllevan un riesgo elevado de infección bacteriana que comienzan a manifestarse después del parto. (65) Por tanto puede deducirse que el Apgar bajo al nacer puede ser consecuencia o causa de una infección en el recién nacido, no debiendo considerarse por sí mismo como un factor de riesgo para la sepsis, sino en asociación con otros factores. (66)