Articulo de revision. Pie diabetico para el medico de atencion primaria. Tratamiento .1
Artículo de revisión. Pie diabético para el médico de atención primaria. Tratamiento
Dr. Arístides L. García Herrera. Doctor en Ciencias Médicas. Especialista de segundo grado en Angiología y Cirugía Vascular. Profesor Titular de la Facultad de Ciencias Médicas de Matanzas.
Lic. Miriam Moliner Cartaya. Licenciada en gestión de la información en salud
Servicio de Angiología y Cirugía Vascular. Hospital Provincial Clínico Quirúrgico Docente de Matanzas. “José R. López Tabrane”. Cuba.
Resumen
El pie diabético es una de las complicaciones más temidas de la diabetes mellitus (DM), por constituir una causa frecuente de amputación e invalidez, y presentar un elevado costo económico y social. El objetivo de la presente monografía es actualizar a los médicos de la atención primaria en los conocimientos existentes relacionados con el tratamiento de esta entidad, haciendo una evaluación de diferentes aspectos concernientes al mismo, que recomendamos como las 8 reglas de oro, comenzando por la prevención, los criterios aceptados para el control endocrino-metabólico, estableciendo pautas para el tratamiento de la EVP (enfermedad vascular periférica) del diabético, y los requisitos para el empleo de la antibióticoterapia, el estado del arte del tratamiento local de la herida, la modificación del apoyo del pie a través de 2 elementos: los necesarios procedimientos de Practipedia y la cirugía ortopédica del pie diabético. culminando con referencias a las amputaciones de la extremidad.
Palabras clave: diabetes mellitus, pie diabético, tratamiento del pie diabético, cirugía
Summary
The diabetic foot is one of the most feared complications of diabetes mellitus (DM), because constitute a frequent cause of amputation and disability, and presents a high economic and social cost. The objective of the present monograph is to update to the doctors of the primary attention in the existing knowledge related to the treatment of this situation, doing an evaluation of different aspects concerning himself, that we recommended like the 8 gold rules, beginning by the prevention, the criteria accepted for the endocrine-metabolic control, establishing guidelines for the treatment of the PVD (peripheral vascular disease) of the diabetic, and the requirements for the use of the antibiotic therapy, the state-of-the-art of the wound local treatment, the offloading devices and the orthopedics surgery for the Diabetic Foot. Finish with amputation.
Key words: diabetes mellitus, diabetic foot, complications of diabetes mellitus
INTRODUCCIÓN
El pie diabético es una de las complicaciones más temidas de la diabetes mellitus (DM), por constituir una causa frecuente de amputación e invalidez, y presentar un elevado costo económico y social. (1) El pie es una maravilla biomecánica que consta de 29 articulaciones (8 mayores), 26 huesos y 42 músculos para realizar coordinada y armónicamente sus funciones básicas de movimiento, soporte, marcha y equilibrio. (2)
DESARROLLO
Definición.- El consenso del Internacional Working Group on Diabetic Foot, celebrado en el 2000 en Holanda define el pie diabético como la infección, ulceración o destrucción de tejidos profundos del pie asociadas con neuropatía o enfermedad arterial periférica en las extremidades inferiores de los pacientes con diabetes. (3)
Al definirlo como un padecimiento multifactorial, su atención integral se debe proporcionar en clínicas dedicadas a evitar las secuelas de la diabetes en el pie, detectar a tiempo las complicaciones y proporcionar un tratamiento bien estructurado que contemple programas que permitan una curación más rápida y mejoren su evolución, con reducción de la estancia hospitalaria, intervenciones quirúrgicas y, en consecuencia, el gasto social. (4)
En el estudio The Seatle Diabetic Foot se observó que la úlcera del pie en pacientes con diabetes mellitus resulta de múltiples mecanismos fisiopatológicos:
1. Disfunción neuropática sensitiva, motora y autonómica.
2. Macro y microangiopatía.
3. Artropatía diabética con la consecuente limitación en la movilidad articular, deformidades, o pie de Charcot, con la aparición de sitios de presión anormal que, asociados con factores extrínsecos y visuales, inmunitarios o traumáticos, culminarán en la aparición de pie diabético complicado. (5)
Tratamiento del Pie diabético.- El tratamiento debe enfocarse, principalmente, a los mecanismos patogénicos desencadenantes y ser multidisciplinario (médico internista, endocrinólogo, angiólogo, psicólogo, podiatra, etc.).
Establecemos "8 reglas de oro" constitutivas del mismo (6):
1. Profilaxis
2. Control endocrino metabólico
3. Tratamiento de la Macroangiopatía Diabética
4. Tratamiento de la infección
5. Tratamiento local
6. Procedimientos de Practipedia
7. Cirugía ortopédica del Pie Diabético
8. Amputaciones
I.- PROFILAXIS.- Es importante, una atención periódica, por parte del médico de asistencia a estos pacientes, con el objetivo, de detectar de forma temprana y oportuna, las lesiones potenciales o ya establecidas, a nivel del pie de los pacientes diabéticos, se basa en los siguientes principios:
1. Identificación del Pie de Riesgo
2. Establecimiento de un programa de seguimiento y control del paciente diabético en dependencia de que se trate de un individuo con pie de bajo, medio y elevado riesgo (ver propuesta). (7,8,9)
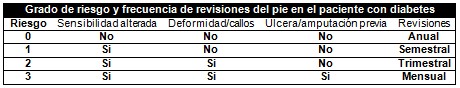
(International consensus and practical guidelines on the management and the prevention of the diabetic foot)
Como buenas prácticas de prevención, se citan a continuación las recomendaciones siguientes:
1 – Examen diario y minucioso (aunque no se sienta dolor o molestia alguna) en busca de lesiones. Es muy importante revisar las plantas y entre los dedos de los pies. Si no es posible agacharse para hacerlo, puede usarse un espejo irrompible colocado en el suelo o un espejo de mano. Si existen problemas en la vista, hay que reclamar la ayuda de algún familiar.
2.- Lavado de los pies diario: poniéndolos en una palangana con agua tibia a 35 ºC durante un máximo de 5 minutos, comprobando antes la temperatura con la mano (si se siente caliente, es demasiado para los pies). Debe utilizarse un jabón suave y neutro, lavando los pies sin frotar y sin usar cepillos de cerdas duras. A continuación se aclaran los pies con agua limpia a 35 ºC en otra palangana. Los pies deben secarse suavemente con una toalla de algodón, con especial cuidado entre los dedos. No se deben usar secadores de pelo por el riesgo de quemaduras.
3.- Mantenga los pies hidratados pero secos: si la piel está reseca, hay que aplicar una capa ligera de loción o crema hidratante en las plantas y en las zonas resecas, pero no entre los dedos de los pies. La humedad entre los dedos de los pies favorece el crecimiento de hongos y bacterias.
4.- Cuidado de las uñas: deben cortarse después de haber lavado y secado los pies, pues estarán más suaves y fáciles de cortar. Siempre deben cortarse rectas, pero no deben cortarse las esquinas de las uñas, sino que deben retocarse con una lima de cartón. Si no se tiene habilidad, es preferible no cortar, sino limarlas siempre. Si existen problemas en la vista, se observa la piel enrojecida alrededor de la uña o si las uñas son gruesas y amarillentas, acuda al podólogo.
5.- Callos y juanetes: jamás corte los callos o los juanetes. Acuda al podólogo para su cuidado.
6.- Calzado: deben utilizarse calcetines de lana o algodón para mantener los pies siempre secos, de la talla adecuada (ni apretados ni holgados cuyos pliegues puedan producir rozaduras en la piel); los zapatos deben igualmente mantenerse secos y deben revisarse todos los días en busca de cuerpos extraños (piedras, arena, etc.) y de durezas que puedan lesionar la piel. El calzado debe comprarse por la tarde, cuando los pies están más hinchados, y no usarse más de 30 minutos seguidos al principio, observando los pies los primeros días por si producen lesiones. Nunca deben aproximarse los pies a ninguna fuente de calor. (10.11)