Marcadores cardiacos. Patogenia de la Arteriosclerosis. Sindromes Clinicos de Aterosclerosis.2
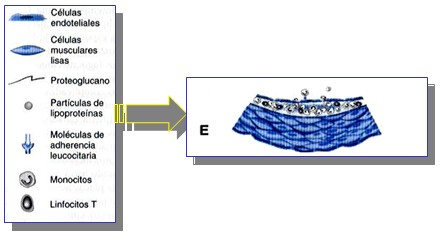
Acumulación de los Leucocitos.
Los leucocitos, residentes en la estría grasa en formación, pueden dividirse y muestran una mayor expresión de los receptores para las lipoproteínas modificadas (receptores encargados de su eliminación). Estos fagocitos mononucleares se embeben de lípidos y se transforman en “células espumosas”, cuyo citoplasma se rodea de gotitas de grasa.
Formación del Casquete Fibroso y Núcleo Lipídico.
A medida que la estría grasa se transforma en una lesión aterosclerótica más compleja, se acumulan células del músculo liso en la íntima en expansión y aumenta la cantidad de matriz extracelular.
El casquete fibroso, formado por la matriz extracelular, elaborado a partir de las células del músculo liso de la íntima. Recubre de manera característica el núcleo lipídico lleno de macrófagos.
Además de dividirse, éstas células del núcleo pueden perecer y liberar su contenido lipídico al espacio extracelular.
Lesiones arteriales en la aterosclerosis. Según el Instituto Europeo de Educación Sanitaria.
La base de la enfermedad aterosclerótica, son las placas arteriales. Desde la estría grasa a la lesión complicada, el proceso de progresión de la placa se realiza en 5 fases, definidas según una serie de características morfológicas, definidas por la American Heart Association (AHA).
La fase 1, es representada por una lesión pequeña del tipo normalmente encontrada en menores de 30 años. Las placas pueden progresar durante años y pueden categorizarse como lesiones tipo I, II y III.
- Las lesiones de tipo I, consisten en células espumosas derivadas de macrófagos que contienen gotas de lípidos.
- Las lesiones de tipo II, consisten en macrófagos y células de músculo liso con lípidos de depósito extracelular, y
- Las de tipo III, consisten en hipertrofia de las células del músculo liso rodeadas por lípidos extracelulares.
La fase 2, consiste en una placa, que no necesariamente es estenótica, pero que puede tener un volumen de lípidos alto y, por consiguiente, puede estar próxima a la ruptura. Dicha placa representa los estadios o tipos morfológicamente categorizados como IV y Va de la lesión.
- El tipo IV, consiste en lesiones celulares confluentes con mucho lípido extracelular.
- En el tipo Va, el lípido extracelular se encuentra en un núcleo recubierto por una capa fibrosa delgada
La fase 2 puede evolucionar a la fase 3 (aguda) o a la fase 4, y cualquiera de las dos puede evolucionar a la fase fibrótica (5). La fase 3, consiste en una “complicación aguda” del tipo VI, como resultado de la ruptura o fisura de una lesión IV o Va, no severamente estenótica, lo que lleva a la formación de un trombo mural, que puede o no ocluir la arteria completamente. Como resultado de los cambios en la geometría de la placa rota y de la organización del trombo mural por tejido conjuntivo, puede progresar a las lesiones estenóticas o fibróticas de tipo Vb o Vc de fase 5, que se puede manifestar, clínicamente, con angina y puede evolucionar a lesiones oclusivas.
Debido a que la estenosis e isquemia previas pueden reforzar la formación de vasos colaterales, la oclusión final puede ser silente o no clínicamente manifiesta. En contraste con la fase 3, la lesión de tipo VI aguda “complicada” en fase 4, se caracteriza por trombos oclusivos, con el desarrollo clínico de un síndrome coronario agudo (SCA). Los trombos oclusivos, sino son lisados de modo espontáneo (fisiológicamente), o farmacológicamente, pueden transformarse en lesiones fibróticas u oclusivas de tipo Vb y Vc de fase 5 con el transcurso del tiempo.
Síndromes clínicos de aterosclerosis.
Según Peter Libby. Principios de Medicina Interna. Harrison (15ª edición. Año 2001).
Las lesiones ateroscleróticas afectan a todo el mundo occidental. La mayoría de los ateromas no producen síntomas y jamás llegarán a causar manifestaciones clínicas. Muchos enfermos con aterosclerosis difusa, fallecen como consecuencia de procesos no relacionados, sin haber experimentado nunca una manifestación clínicamente importante de aterosclerosis.
¿Cuál es la causa de esta variabilidad, de la expresión clínica de la enfermedad aterosclerótica?
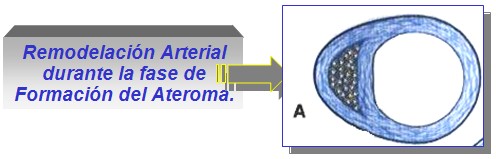
La remodelación arterial durante la formación del ateroma (figura A), constituye un aspecto clínicamente importante, pero a menudo despreciado en la evolución de la placa. En las fases iniciales del desarrollo del ateroma, la placa suele crecer alejándose de la luz (crecimiento abluminal). Los vasos afectados por la aterogénesis tienden a aumentar de diámetro, en una especie de remodelación vascular conocida como “agrandamiento compensador”. Hasta que la placa no cubre más del 40% de la circunferencia de la lámina elástica interna, no comienza a estrecharse la luz arterial. Por ello, durante gran parte de su evolución, el ateroma no produce estenosis alguna, con limitación del flujo sanguíneo.