Foto 18: Sarcoma de Kaposi
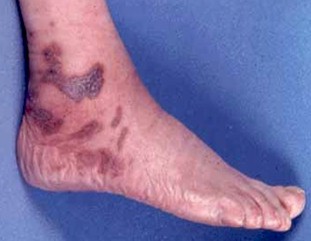
Fuente: www.bayloraids.org/atlas/20.htm
El riesgo de sarcoma de Kaposi es mucho mayor entre los que han adquirido el HIV por contacto sexual con respecto a los que lo han recibido por vía parenteral o vertical y entre las mujeres con HIV adquirido heterosexualmente. Las parejas de hombres bisexuales tienen un riesgo de contraer SK cuatro veces mayor que las mujeres con otros tipos de pareja sexual.
Se pueden distinguir cuatro formas de presentación de sarcoma de Kaposi:
Sarcoma de Kaposi clásico: generalmente se lo observa en hombres de origen mediterráneo o judío, edad promedio: 60 años, curso crónico.
Sarcoma de Kaposi endémico africano: prevalece en África (Uganda, Zaire y Zambia). Se distinguen dos grupos:
- Jóvenes (edad promedio: 35 años), más frecuente en hombres. Generalmente es una enfermedad benigna, raramente agresiva.
- Niños (edad promedio: 5 años). Típicamente fatal en dos o tres años.
Sarcoma de Kaposi iatrogénico: se observan en pacientes inmunosuprimidos, receptores de órganos trasplantados o en aquellos que reciben drogas inmunosupresoras en forma crónica.
Sarcoma de Kaposi epidémico: es el sarcoma de Kaposi asociada a SIDA.
Foto 18: Sarcoma de Kaposi
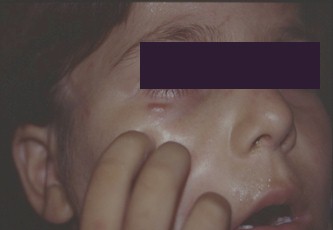
Fuente: www.bayloraids.org/atlas/20.htm
Se lo considera como un proceso multicéntrico, que afecta el tejido linfático. En aproximadamente un 80% de los casos se inicia en piel.
El sarcoma clásico y el endémico comparten características clínicas. Las lesiones son inicialmente maculosas, color azul oscuro o púrpura. Comienza generalmente en piernas y en raras ocasiones en manos, orejas o nariz. Durante su evolución, las áreas afectadas tienden a fusionarse y formar una placa o tumor. Pueden involucrar y dejar pigmentación residual, erosionarse o ulcerarse.
Las lesiones tienden a ser simétricas en ambos miembros inferiores y luego involucrar ganglios linfáticos y raramente mucosas.
El diagnóstico de certeza se obtiene por biopsia y estudio histopatológico (16)
LINFOMA NO HODGKIN
Esta neoplasia tiende a ser más común en niños y adolescentes con SIDA. La frecuencia de la misma tiende a incrementarse significativamente con la edad, siendo más común en niños que en niñas. Se le atribuye un rol importante al Epstein Barr y al descenso de LTCD4+.
El pronóstico de los casos que presentan compromiso cutáneo parece ser más favorable, como también sucede en la población general, sobre todo si sólo presentan lesiones en la piel sin compromiso sistémico (17).
Foto 20: Linfoma No Hodgkin
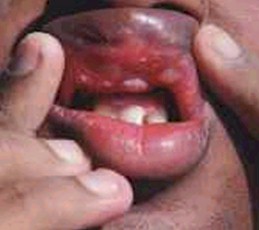
Fuente:www.bayroraids.org/atlas/20.htm
DERMATOSIS INFLAMATORIAS NO INFECCIOSAS EN HIV
DERMATITIS SEBORREICA (DS)
Foto 21: Dermatitis seborreica
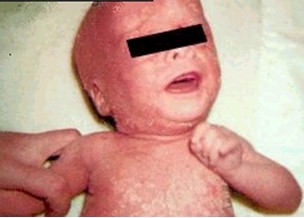
Fuente:www.bayroraids.org/atlas/20.htm
La dermatitis seborreica es una dermopatía eritrodescamativa que habitualmente se distribuye en cara, en especial surcos nasogenianos, zona del entrecejo y cuero cabello, en la que se reconocen formas secas y untuosas, acompañada de prurito variable. En los casos severos, observables en SIDA se afectan barba, bigote, cejas mejillas, frente, surco retroauricular y orejas, región preesternal, en ocasiones axilas, ingle, zona perigenital y área del pañal. El brote se torna a veces secretante, por el contrario otras adoptan una imagen facial en alas de mariposa semejante a la del lupus eritematoso.
Constituye la dermatosis no infecciosa que con mayor frecuencia presentan los pacientes HIV+; la incidencia varia del 40% en algunas series al 83% en otras.
El pityrosporum parece ser el agente etiológico, particularmente en los pacientes con deficiencias inmunológicas. Su severidad está relacionada con el grado de inmunocompromiso. En la infancia el desorden se manifiesta en forma de un severo eritema, afectando cara, cuero cabelludo, zona del pañal, progresando en algunos casos a una eritrodermia generalizada, quedando alopecia como secuela. Niños de cinco años y mayores desarrollan la forma de presentación que se observa en los adultos.
En algunos casos, la atipicidad de su localización y la severidad de la descamación e hiperqueratosis pueden hacer pensar en una psoriasis (sebopsoriasis). Precede en aproximadamente dos años a la aparición de otra signo-sintomatología y suele ser la primera manifestación de la enfermedad.