Parto pretermino. Embarazo prolongado. Induccion del parto.3
Morbimortalidad perinatal.
En estos embarazos, la mortalidad perinatal son 3-5 veces superior a los normales. El nacido vivo después de la semana 44 es excepcional. La causa más frecuente de muerte es hipoxia por insuficiencia placentaria y malformaciones fetales. Morbilidad: deriva del sufrimiento fetal, hipoxemia, insuficiencia respiratoria, aspiración meconial, hipoglucemia, hemorragias cerebrales.
Inducción del parto.
Definición.
Instauración artificial de contracciones uterinas con el fin de terminar la gestación cuando el feto es viable. Existen 2 tipos de inducción del parto:
- Inducción médica: motivada o indicada por razones maternas, obstétricas o fetales.
- Inducción electiva: razones de tipo menor.
Métodos de inducción del parto.
Despegamiento de membranas fetales: Maniobra de Hamilton: introducir un dedo en el cerviz y realizar un movimiento circular a nivel del orificio cervical interno, sirve para iniciar las contracciones conduciendo a una liberación local de prostaglandinas y por tanto instauración de contracciones uterinas.
Medios mecánicos: Utilizar instrumentos con el fin de dilatar el cerviz, lo que a su vez provocaba contracciones. No tiene un respaldo generalizado.
Amniotomía: Se ha de utilizar tras la desinfección de los genitales. Romper las membranas en el polo inferior del huevo ayudándose con una lanceta. Se suele combinar con administración de oxitócicos.
Administración de oxitocina: Vía intravenosa con flujo continuo, sintética, que no tiene efectos colaterales.
Empleo de prostaglandinas: PGF2 alfa, PGE2, endovenosas. Hubo que abandonarlas por sus frecuentes efectos adversos. PGE2 es útil para maduración del cuello uterino.
Condiciones generales.
Hospitalización de la paciente y monitorización simultánea de la frecuencia cardíaca fetal y la dinámica uterina. La presentación debe ser cefálica y no deben existir contraindicaciones.
Contraindicaciones:
Absolutas: Presentación de nalgas, transversas y oblicuas, sufrimiento fetal grave, desproporción cefalo-pélvica, placenta previa.
Relativas: cicatriz uterina anterior, embarazo múltiple, enfermedad cardíaca materna.
Test de valoración de Bishop.
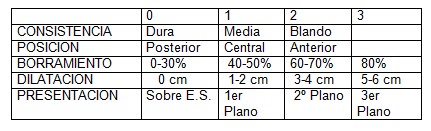
Si > 5 puntos: posibilidades de fracaso muy escasas.
Técnica habitual de la inducción.
La paciente debe estar en ayunas y previamente debe hacerse un vaciamiento intestinal. Se distinguen dos situaciones, que el cerviz esté maduro o no.
Maduración cervical: Gel de PGE2: dinoprostona en 2,5 ml. Se deposita dentro del conducto cervical sin sobrepasar el límite del orificio cervical interno. Después la paciente tiene que estar 15 min. en decúbito supino. A las 6 horas valorar las modificaciones del cuello y si es favorable se continúa la inducción con oxitocina; si el cuello sigue siendo desfavorable dar gel otra vez, nuevo control a las 6 horas, sí 2ª dosis fracasa y registro cardiotocográfico normal al cabo de 10-12 horas administrar una 3ª dosis. Es desaconsejable esta técnica en casos de rotura de membranas, de oligoamnios y en hemorragia.
Inducción propiamente dicha: Con test de Bishop favorable o como tiempo subsiguiente a la maduración cervical, se realiza la inducción mediante amniotomía y administración endovenosa continua de oxitocina.
Monitorización interna del parto, frasco con gotero de 500 cm3 de suero glucosado al 5% añadiendo al suero 5 UI de oxitocina. Estas dosis hay que ajustarlas y algunas veces aumentarlas para buscar las contracciones suficientes y la dilatación.
“Método de Cardiff”: Oxitocina a los 20 min. De realizar la amniotomía con dosis muy bajas: 1mUI/min. Si no había respuesta, la dosis se doblaba cada 20 minutos hasta obtener la dinámica uterina deseada. Con este método se prologa más el tiempo de inducción y aumenta el porcentaje de fracasos.
Complicaciones.
A veces el inicio del parto se demora mucho, paciente con temor, ansiedad y mala aceptación cuando por fin se desencadenan las contracciones, es recomendable la anestesia epidural en estos casos.
Desprendimiento prematuro de placenta.
Episodios de hiperdinamia e hipertonía: quitar oxitocina y dar tocolíticos.
Cesárea cuando la inducción fracasa. El parto debe terminar a las 12-16 horas que siguen al comienzo de la inducción.
Después del parto inducido:
Son más frecuentes las infecciones y hemorragias por atonía uterina.
Efecto antidiurético en la madre por los oxitócicos: hay que hacer balance hídrico.
En el feto peligros de infección e hipoxia en parto demasiado prologado, hipoxia y traumatismos en partos demasiado rápidos, monitorización, oxitocina puede favorecer hiperbilirrubinemia del recién nacido.