|
Ventilacion no invasiva en el paciente critico .8
Ferrer et al. (69) evaluaron el uso de ventilación no invasiva (VNI) post-extubación en un cohorte de pacientes que eran considerados ser alto riesgo de reintubación. Los pacientes definidos de alto riesgo fueron aquellos que tenían un puntaje APACHE II mayor a 12 considerando su importancia para una adecuada selección de pacientes a lo hora de utilizar con éxito la ventilación no invasiva (VNI).
Como criterio del autor se puede afirmar que el promedio del APACHE II de los pacientes a los cuales se aplicó la ventilación no invasiva (VNI) en el Hospital Universitario “Gral Calixto García¨ fue similar a la que se aplica en las UCI españolas, los pacientes seleccionados podían ser definidos de alto riesgo para un fallo de la ventilación no invasiva (VNI), y aunque el promedio fue ligeramente menor al trabajo argentino se deduce que para alcanzar un media superior es con pacientes con puntuaciones con un APACHE II > 25 lo cual va en contra con el éxito de la ventilación no invasiva (VNI).
Tabla # 4: Uso de ventilación no invasiva según entidades. Unidad de Terapia Intensiva (UTI) Hospital Universitario “Gral. Calixto García” 2008-2009
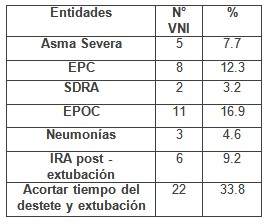
Fuente. Historias clínicas.
Como refiere en la tabla # 4 (ver anexo 3, gráfico # 2), las entidades donde más se usó la ventilación no invasiva (VNI) fueron en pacientes para acortar el tiempo del destete y extubación precoz con 22 pacientes que significa un 33.8%, seguido de 11 pacientes con enfermedad pulmonar obstructiva crónica (EPOC) para un 16.9%, el Edema Pulmonar Cardiogénico (EPC) con 8 afectados y las insuficiencias respiratorias agudas (IRA) post - extubación con 6 pacientes para un 12.3% y 9.2% respectivamente.
Un 20-30% de los pacientes que requieren ventilación mecánica presentan dificultades en el destete. Aproximadamente la mitad del tiempo de ventilación mecánica transcurre entre intentos de desconexión, consumiendo un elevado número de recursos y exponiendo al paciente a riesgos considerables. (82)
La desconexión difícil de la ventilación mecánica o weaning prolongado se asocia a mayor riesgo de neumonía nosocomial, aumento de la morbimortalidad, especialmente en pacientes con insuficiencia respiratoria crónica. (82, 104)
La necesidad de reintubación después de una desconexión fallida del ventilador constituye también y probablemente con la ventilación mecánica prolongada, los mayores factores de riesgo de la neumonía nosocomial, con el consiguiente incremento de la morbilidad y de la mortalidad. (82)
Acortar el tiempo de la ventilación mecánica, constituye un desafío para los intensivistas, que obliga a considerar el mejor momento para iniciar el proceso de desconexión del ventilador, minimizando los riesgos de fracaso y reintubación. Se han propuesto protocolos de destete con criterios explícitos (34,105) pero ninguno tiene una fiabilidad óptima, de manera que algunos pacientes en que la extubación se difiere por no cumplir los criterios estándar podrían realmente ser extubados. Se ha propuesto la extubación inmediata de estos pacientes seguida de un periodo inicial de ventilación no invasiva (VNI).
Ferrer et al. (69) en un grupo de 43 pacientes con fallo persistente del destete, los cuales fueron asignados de forma aleatoria a extubación, uno a tratamiento con ventilación no invasiva (VNI) (n = 21) y otro a un protocolo convencional de destete con oxigenoterapia (n = 22), reportó una disminución del tiempo de ventilación mecánica (9,5 ± 8,3 vs. 20,1 ± 13,1 días, p = 0,003), estadía en UCI (14,1 ± 9,2 vs. 25,0 ± 12,5 días), necesidad de traqueotomía (1, 5% vs. 13, 59%), incidencia de neumonía nosocomial (5, 24% vs. 13, 59%) y de choque séptico (2, 10% vs. 9, 41%). Adicionalmente el destete convencional con oxigenoterapia fue un factor de riesgo independiente de aumento de la mortalidad en la UCI (OR: 6,6).
Existen otros estudios que han investigado esta técnica de destete en pacientes con agudización de enfermedad pulmonar obstructiva crónica (EPOC). (33,86)
En 12 ensayos clínicos con un total de 530 pacientes, que en su mayoría eran enfermedad pulmonar obstructiva crónica (EPOC), comparaban la estrategia de extubación seguida de ventilación no invasiva (VNI) con el destete convencional con oxigenoterapia en pacientes que reuniesen criterios predefinidos. La estrategia de extubación seguida de ventilación no invasiva (VNI) comparada con el destete convencional resultó en menor mortalidad (RR 0,55; IC 95% 0,38-0,79), menos neumonía adquirida en ventilación mecánica (RR 0,29; IC 95% 0,19-0,45), menos días de estancia en la UCI (6,3 días menos) y en el hospital (7,2 días menos), menos días de ventilación mecánica total (5,6 días menos) y menos días de ventilación mecánica invasiva (7,8 días menos). Los pacientes extubados precozmente requirieron menos traqueotomías. (33)
En el presente estudio la categoría de pacientes para acortar destete y extubación precoz estaba formado por un grupo de pacientes con diversos estados morbosos que reunían alrededor del 50% de los criterios de destete y extubación y se le acopló la ventilación no invasiva (VNI), con menos tiempo de entrenamiento para la desconexión y extubación con lo que se evitó prolongar la Ventilación Mecánica Invasiva (VMI).
En conclusión, la ventilación no invasiva (VNI) ha demostrado ser consistentemente efectiva en acortar el tiempo de ventilación mecánica, reducir episodios de neumonía nosocomial, estadía en UCI e incrementar sobrevida en pacientes seleccionados con destete fallido.
La enfermedad pulmonar obstructiva crónica (EPOC) y el Edema Pulmonar Cardiogénico (EPC) constituyen entidades de primer orden para el tratamiento con ventilación no invasiva (VNI) en la Unidad de Terapia Intensiva (UTI) del Hospital Universitario “Gral Calixto García¨ al ocupar el 2do y 3er lugar entre las enfermedades que motivaron la aplicación de la técnica ventilatoria resultados estos, que coinciden con las prioridades de ventilación no invasiva (VNI) en las UCI tanto en Cuba como en otras a nivel mundial, así lo reflejan los estudios de Fernández – Vivas et al. (58) luego que 123 UCI respondieran a una encuesta entregada a 254 UCI españolas y donde resultó que la utilización de la ventilación no invasiva (VNI) fue más frecuente en pacientes con enfermedad pulmonar obstructiva crónica (EPOC) y Edema Pulmonar Cardiogénico (EPC) con un 30% y 17% respectivamente.
En Cuba Rodríguez Aurelio (106) realizó un encuesta en el Hospital Provincial Saturnino Lora de Santiago de Cuba a un grupo de pacientes con insuficiencia respiratoria aguda que requirieron ventilación mecánica no invasiva y resultó que la enfermedad pulmonar obstructiva crónica (EPOC) fue la primera entidad a la que fue necesario dar ventilación no invasiva (VNI) con un 38.9% seguido del Asma Bronquial Grave y el Edema Pulmonar Cardiogénico (EPC) para un 27.8% y 14.8% respectivamente.
En el trabajo de los Drs. Rodríguez Juan y Olivera Luis (97) en una unidad polivalente de atención al grave se observó que las afecciones que más ingresaron por orden de frecuencia fueron la neumonía adquirida en la comunidad para un 32.1%, seguida de la enfermedad pulmonar obstructiva crónica (EPOC) que representó el 25%; y otras patologías que recibieron ventilación no invasiva (VNI) fueron la insuficiencia respiratoria aguda (IRA) por destete fallido, edema pulmonar agudo cardiogénico e insuficiencia respiratoria aguda (IRA) por atelectasias post-quirúrgicas en este caso, la frecuencia de algunas de las entidades coinciden con el trabajo que se presenta.
Hay que señalar que el actual estudio tanto el Edema Pulmonar Cardiogénico (EPC) como la enfermedad pulmonar obstructiva crónica (EPOC) tuvieron una frecuencia similar a los estudios internacionales y nacionales; sin embargo con un porciento de incidencia menor esto se debe, a las características del hospital que cuenta con servicios de coronarios y una unidad amplia de cuidados intermedios que asumen la mayoría de estos pacientes candidatos a ventilación no invasiva (VNI); además de una UCIE en el cuerpo de guardia que recepciona algunos de estos casos dejando la menor cantidad de pacientes pero más graves al servicio de la Unidad de Terapia Intensiva (UTI) del Hospital Universitario “Gral Calixto García¨.
La insuficiencia respiratoria post-extubación en 6 pacientes que es un 9.2% constituyó otra entidad que requirió ventilación no invasiva (VNI). En el trabajo más reciente de Ferrer et al. (33) en esta ocasión realizado con 106 pacientes con insuficiencia respiratoria crónica agudizada e hipercapnia post-extubación tras una prueba de ventilación espontánea superada con éxito. Asignó aleatoriamente a un grupo de pacientes a ventilación no invasiva (VNI) tras extubación durante 24 horas y a otro a oxigenoterapia convencional. El desenlace principal fue la insuficiencia respiratoria tras la extubación y el desenlace secundario fue la mortalidad a los 90 días.
|