Enfermedad hipertensiva del embarazo. Hipertension en la gestante.2
Reducción de la perfusión placentaria: se pensó que era la causa de preeclampsia, sin embargo el útero y el feto no son imprescindibles para que aparezca esta enfermedad.
Mala adaptación inmunitaria: se ha visto que en los casos de preeclampsia los neutrófilos reaccionan de forma anormal a la invasión del trofoblasto aumentando la formación de superóxidos. El aumento de los radicales libres tiene tres acciones:
-acción citotóxica sobre el endotelio
-acción vasoconstrictora directa
-acción vasoconstrictora indirecta a través de la endotelina (disminución del NO y disminución de la prostaglandina)
Cuadro clínico
La preeclampsia presenta una tríada sintomática característica: hipertensión, proteinuria y edemas.
La preeclampsia puede sufrir determinadas complicaciones, la más importante es la eclampsia (hoy en día es muy poco frecuente). La preeclampsia se divide en:
1. Preeclampsia leve
2. Preeclampsia grave.
1. PREECLAMPSIA LEVE
Hipertensión arterial (HTA): Presión sistólica = 140-165 mmHg. Presión diastólica= 90-105 mmHg. Los últimos valores normales son 135 y 85 mmHg. También es patológica la comprobación de un aumento mantenido sobre la presión arterial de 30 mmHg de presión sistólica y de 15 mmHg de presión diastólica. Las medidas deben hacerse con la paciente sentada y repitiéndolas varias veces.
Proteinuria de 0,5 g - 5 g/L de orina recogida durante 24 horas.
Edema: no es un síntoma fácilmente valorable. Los edemas pretibiales son frecuentes en las grávidas normales; son más significativos los edemas en manos y párpados.
2. PREECLAMPSIA GRAVE
Hipertensión arterial (HTA) con cifras de presión sistólica superior a 165 mmHg o de diastólica superior a 105 mmHg.
Proteinuria de 5 g o más por litro de orina recogido en 24 horas.
Edemas generalizados y visibles que persisten tras el descanso nocturno.
Además aparece oliguria (500 ml o menos en 24 horas) y un aclaramiento de creatinina menor de 60-70 ml/minuto
La separación de preeclampsia leve y grave no siempre es fácil y es importante la valoración completa del cuadro en su conjunto. Aparecen además una serie de síntomas subjetivos que nos pueden ayudar a presagiar una eclampsia: cefalea occipital, somnolencia, vértigos, desorientación, síntomas visuales, nauseas y vómitos, y unos síntomas objetivos: hiperreflexia, cianosis, excitación motora, electrocardiograma de isquemia miocárdica
Datos de laboratorio.
Alteración de la función renal: oliguria, disminución del aclaramiento de creatinina, aumento de la uremia. Los niveles de nitrógeno ureico en sangre (BUN) pueden ser normales pero terminan elevándose cuando el cuadro es muy grave.
Alteración de la función hepática: solamente en las formas graves se elevan las transaminasas séricas (SGPT y SGOT) y la LDH.
Alteraciones sanguíneas: aumento de la hemoglobina (Hb) y del hematocrito. En las graves se produce trombocitopenia.
Población de riesgo
Existen métodos para identificar pacientes con riesgo de padecer eclampsia.
Valoración anamnésica y epidemiológica:
Nuliparidad: riesgo 5-6%
Madre con preeclampsia: 20-25%
Hermanos con preeclampsia: 35-40%
Hipertensión arterial (HTA) crónica o nefropatía: 10-40%
Prueba de la angiotensina: Las mujeres susceptibles de sufrir una preeclampsia sufren una elevación de la presión arterial cuando se les administra angiotensina II por vía intravenosa continua.
Test de la "rodada": Consiste en tomar la presión arterial diastólica en la 30 semana primero en decúbito lateral y luego en decúbito supino. La prueba es positiva si la presión arterial aumenta más de 20 mmHg. Esta prueba no es de mucha utilidad.
Presión arterial media en el segundo trimestre.
Calcio en orina: la preeclampsia se asocia con hipocalciuria. Una concentración de calcio en orina de 24 horas menor de 12 mg/dl es un factor de riesgo.
Fibronectina aumentada en plasma (es un factor de riesgo)
Aumento del ácido úrico en plasma.
"Doppler" de las arterias útero-placentarias.
Diagnóstico de la preeclampsia
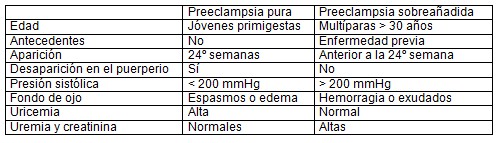
El diagnóstico de la preeclampsia no suele presentar problemas, pero puede ser más complicado el diagnóstico diferencial entre preeclampsia pura y preeclampsia sobreañadida. Aunque el tratamiento y la conducta obstétrica son similares no lo es el pronóstico.
Complicaciones de la preeclampsia
Las más importantes son: el llamado síndrome HELLP (Hemolysis, Elevated lived enzymes, low platelets) y la eclampsia. Además pueden aparecer otras complicaciones:
- edema pulmonar.
- fracaso renal.
- shock circulatorio.
- rotura hepática.
- desprendimiento prematuro de la placenta.
- hemorragia palpebral.
- trastornos visuales.
1. SÍNDROME HELLP: es un cuadro muy grave en el que hay que actuar muy rápidamente. El diagnóstico se debe basar en unos datos clínicos:
Hemoglobina inferior a 10 g/dl
Bilirrubina > 1.2 mg/dl
LDH > 600 IU/l
SGOT > 70 IU/l
Plaquetas < 100.000/ mm cúbico
Aproximadamente 2/3 de los casos suceden en el embarazo y 1/3 en el puerperio. La presencia de HELLP debe ser considerada un factor de riesgo de la eclampsia. Clínicamente aparece dolor en epigastrio y zona hepática, náuseas, vómitos. Es habitual la presencia de edemas con aumento del peso corporal.