Al analizar la presencia del hábito de fumar en los casos estudiados (tabla. VI) se encontró que 38 de ellas eran fumadoras para un 67,86% y de ellas 18 casos con 23.21% corresponden con mayor frecuencia a displasia moderada o un NIC II y el 32.14% eran no fumadoras.
Tabla VI. Pacientes según hábito de fumar y resultado citológico.
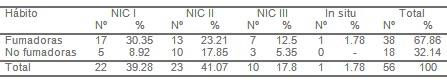
De lo planteado anteriormente se deduce que el hábito de fumar constituye un factor importante en la génesis del cáncer cervicouterino, ya que provoca acumulación de nicotina y su producto de degradación la cotinina en célula de vigilancia inmunológica de las glándulas productoras del moco cervical, interfiriendo en el normal funcionamiento de esta célula, creando el terreno propicio para la acción de otros agentes como es el virus del Papiloma Humano.
En la bibliografía revisada coincidimos con resultados encontrados por otros autores acerca de la relación del hábito de fumar como factor de riesgo en la aparición de la enfermedad 12,18,19.
Al relacionar las citologías alteradas con los antecedentes de afecciones cervicovaginales (tabla VII) encontramos un predominio de las cervicitis con el 53,57%, seguido del herpes virus simple con un 26.78% el papiloma viral humano con un 21.42% y las trichomoniasis con un 12,5% y en menor escala se encuentra la clamidiasis con 3,57% y la sífilis con 1,78%.
Tabla VII. Pacientes según afecciones cervicovaginales y resultado citológico. N: 56
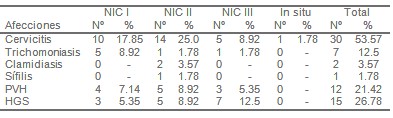
Fuente: Historia clínica individual.
PVH: Papiloma viral humano.
HGS: Herpes genital simple.
Es importante plantear que la cervicitis no tratada adecuadamente y en presencia de un terreno propicio podría desencadenar lesiones displásicas a nivel del cervix, que sin dudas llegarían a evolucionar hacia un cáncer si no se interrumpe su desarrollo por acciones médicas especificas como la que se realiza en la consulta de patología de cuello.
Por lo que no coincidimos con algunos investigadores 21,32 ya que obtuvieron un predominio mayor de infección vaginal por trichomonas, por otra parte Gómez, junto a otros autores realizaron estudios similares en México, entre las infecciones de transmisión sexuales y las patologías de cuello, reportaron una mayor incidencia en las infecciones por tricomonas 33, por lo que tampoco coincidimos con estos autores.
El nivel de conocimiento de los pacientes estudiados sobre el objetivo de la realización de la prueba citológica (tabla VIII) reportó que el 80,36% de los casos conocen acerca de la importancia de la misma. Esto demuestra que a pesar de que el mayor por ciento de las pacientes tienen conocimiento acerca del objetivo de este estudio, se siguen presentando dificultades con la realización de la misma donde se diagnostican el mayor por ciento de los casos de forma tardía, por lo que a nivel de la atención primaria de salud se deben seguir incrementando las acciones con la participación comunitaria y la intersectorialidad en aras de lograr los propósitos y las metas a alcanzar.
Tabla VIII. Pacientes según nivel de conocimiento sobre el objetivo de realización de la prueba citológica.

Basados en los hallazgos de este estudio y como tarea de investigación Nº 4 se propone una estrategia para accionar en el área que a nuestro juicio deben ser reforzadas o revisadas para sostener los resultados del Programa de Diagnóstico Precoz de Cáncer Cervicouterino y mejorar la calidad de vida de nuestras féminas.
Objetivos de la proyección estratégica.
1. Fomentar la práctica de estilos de vida saludables en las mujeres relacionadas con el cáncer cervicouterino
Líneas de trabajo.
1.1 Promover acciones encaminadas a la práctica de un sexo seguro:
Acciones
1.1.1 Capacitar a jóvenes y grupos vulnerables en la utilización correcta del preservativo o condón.
1.1.2 Realizar actividades de educación para la salud en escuelas de la comunidad encaminadas a fomentar la práctica de un sexo seguro.
1.1.3 Participar en las reuniones de los grupos comunitarios con el propósito de reinsertar a los líderes formales e informales de la comunidad en la divulgación de la práctica de un sexo seguro con la utilización del condón.
Responsables
1.1.1 Promotores de Salud.
1.1.2 Equipo Básico de Salud.
1.1.3 Equipo Básico de Salud. Organizaciones de Masas de la Comunidad.
1.2 Prevención de las infecciones de transmisión sexual:
Acciones
1.2.1 Identificar a nivel de los consultorios médicos de la familia los grupos de riesgo de infecciones de transmisión sexual (ITS).
1.2.2 Realizar actividades de educación para la salud con grupos de riesgo de infecciones de transmisión sexual (ITS) en aras de modificar conductas inadecuadas y promocionar estilos de vida saludables.
1.2.3 A través de las consultas de ITS que funcionan a nivel de las áreas de salud se debe diseñar la capacitación de promotores dentro de los grupos de riesgo para la prevención de infecciones de transmisión sexual (ITS).
Responsables
1.2.1 Equipo Básico de Salud.
1.2.2 Equipo Básico de Salud. Promotores de Salud.
1.2.3 Enfermeras ITS.