Si las defensas del hospedero están intactas y activas, basta con un efecto inhibidor mínimo, como el que proporcionan los bacteriostáticos. Cuando las defensas del hospedero son deficientes se necesita de un antibiótico con acción bactericida para erradicar la infección.
La presencia de comorbilidades como la insuficiencia renal o hepática, los pacientes con predisposición a padecer convulsiones requieren de un ajuste de dosis.
Factores a tener en cuenta con el germen:
- Agente patógeno causal
- Resistencia
- Sensibilidad
- Cinética del crecimiento
Los microorganismos no todos son perjudiciales, algunos son beneficiosos, todas las superficies del cuerpo humano poseen una flora bacteriana propia que lo protege de las infecciones por diversos mecanismos. El término microorganismo (m.o.) patógeno se reserva para aquel que es capaz de producir enfermedad.
Tipo de Germen: Debemos conocer los agentes patógenos causales de las infecciones que son abundantes, cuando nos referimos a Microbios, incluimos a las bacterias, hongos y virus, para los protozoos y helmintos se utiliza el término, parásito. A su vez las bacterias pueden ser grampositivas o gramnegativas, en dependencia de su capacidad de retener o no un colorante básico.
Resistencia: Cuando un nuevo antimicrobiano amenaza la supervivencia de un microorganismo, este desarrolla complejos mecanismos de resistencia para sobrevivir y como generalmente, el fármaco se sigue utilizando; los gérmenes sensibles mueren, pero los resistentes se siguen multiplicando. Los microorganismos patógenos resistentes no son más virulentos que los sensibles, pero resultan más difíciles de eliminar.
Sensibilidad: Permite conocer la idoneidad de uno o varios antimicrobianos para el tratamiento de la infección en particular. Se determina por medio de un antibiograma.
Cinética del crecimiento: Los microorganismos que se multiplican lentamente son menos sensibles a la acción del antimicrobiano que los e multiplicación rápida.
Factores a tener en cuenta con el antimicrobiano:
- Grupo farmacológico
- Espectro antimicrobiano
- Farmacocinética
- Dosificación
- Duración del tratamiento
- Asociaciones
- Eficacia, seguridad, conveniencia y costo del medicamento
Familia o grupo farmacológico: Los antimicrobianos se pueden agrupar por su estructura química, mecanismo de acción o espectro antimicrobiano.
Espectro antimicrobiano: Ningún antimicrobiano es capaz de inhibir todos los microorganismos en dosis clínicamente tolerables. Siempre que sea posible es preferible usar los de espectro reducido; mientras más amplio es el espectro, mayor es la alteración en la microflora normal y se incrementa la posibilidad de suprainfecciones.
Dosificación: Los errores más frecuentes en el tratamiento con los antimicrobianos están relacionados con la dosis y los intervalos entre ellas.
Farmacocinética y Farmacodinamia: Es necesario conocer los procesos de absorción, distribución, metabolismo y excreción del antimicrobiano para garantizar el éxito del tratamiento antimicrobiano.
Eficacia, seguridad, conveniencia y costo del medicamento: Son aspectos que deben tenerse en cuenta al seleccionar el fármaco. La mayor parte de los antimicrobianos tienen un amplio margen de seguridad y son bien tolerados, no obstante todos tienen efectos adversos, pero no siempre su aparición exige suspender el tratamiento.
Duración del tratamiento: El tratamiento excesivamente prolongado incrementa la posibilidad de efectos indeseados, la aparición de resistencia bacteriana y los costos.
Asociaciones: Lo ideal es usar un solo antimicrobiano siempre que sea posible. El uso frecuente de combinaciones de antimicrobianos de amplio espectro da lugar a una imprecisión diagnóstica, ofrece una falsa sensación de seguridad y tiene las desventajas de causar un mayor costo del tratamiento, un aumento de la tasa de superinfecciones, de las bacterias resistentes a los antimicrobianos y de las reacciones adversas debidas a las interacciones.
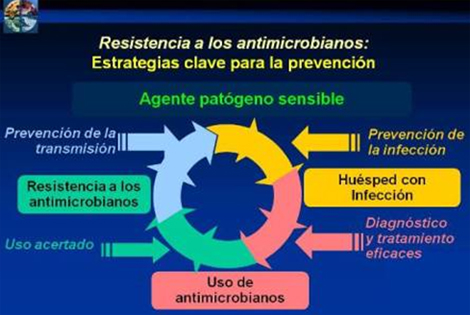
Una vez que un agente patógeno produzca infección, el tratamiento antimicrobiano puede ser indispensable, sin embargo, el uso de antimicrobianos promueve la selección de cepas de agentes patógenos resistentes a los mismos.
Por fortuna, este ciclo de resistencia emergente a los antimicrobianos polifarmacorresistencia puede interrumpirse a través de:
La prevención de infecciones, en primer lugar, reducirá la necesidad de exposición a antimicrobianos y el surgimiento y la selección de cepas resistentes.
El diagnóstico y el tratamiento eficaces redundarán en beneficio del paciente y en menos oportunidades de desarrollo y selección de microbios resistentes; esto exige un diagnóstico preciso rápido, identificación del agente patógeno causal y determinación de su sensibilidad a los antimicrobianos.
El uso acertado de los antimicrobianos es otra estrategia clave que asegurará el debido cuidado del paciente y evitará el uso excesivo de antimicrobianos de amplio espectro y el tratamiento innecesario.
Por último, la prevención de la transmisión de microorganismos resistentes de una persona a otra reviste importancia crítica para el éxito de las actividades pertinentes.