|
Frecuencia hipertension arterial factores de riesgo presentes en pacientes 20-75 años Medicina .2
En vista de la alta prevalencia y mortalidad de la hipertensión arterial previamente dicha, era necesario hacer un oportuno diagnóstico de esta entidad, la cual se puede definir como una elevación sostenida de la presión arterial sistólica y/o diastólica (9).
Las cifras tensionales que definen como tal a la hipertensión arterial varían de acuerdo al lugar donde se estudie la población, ya que en el continente americano existe la tendencia a seguir las pautas indicadas por el Joint National Committe on Prevention, Detection, Evaluation and Treatment of High Blood Pressure (JNC), siendo el último consenso, el 7° Comité, que define y clasifica a la hipertensión como sigue a continuación:
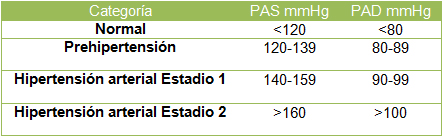
(10).
A diferencia del consenso al que llegaron en el continente americano, en el continente europeo se define la hipertensión arterial, según los siguientes parámetros:
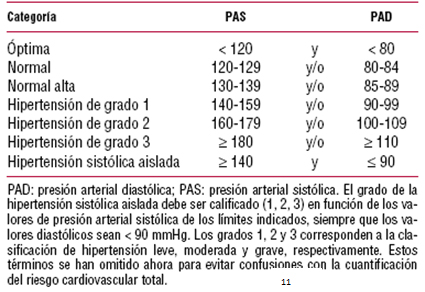
(11).
Dado que la información más reciente sobre este aspecto es la aportada por la Sociedad Europea de Cardiología, que considera los factores de riesgo asociados a la Hipertensión arterial para clasificar a estos pacientes según el riesgo cardiovascular total para hacer un diagnóstico más certero e implementar una terapéutica más efectiva debido a que solamente una pequeña parte de la población hipertensa presenta únicamente una elevación de la presión arterial, y la gran mayoría tiene otros factores de riesgo cardiovascular adicionales, con una relación entre la magnitud de la elevación de la presión arterial y la de las alteraciones del metabolismo de la glucosa y los lípidos, se usó ésta como pauta, para la definición de la misma, aún cuando en el país la tendencia por los profesionales de la salud sea la del uso de JNC-7, que fue realizado en año 2003 y que omite los factores de riesgo presentes en los pacientes, centrándose sólo en las cifras de tensión arterial (11).
Por otra parte, la presión arterial se define como la fuerza que ejerce la sangre por unidad de superficie de la pared arterial, tiene dos factores determinantes que son, el gasto cardíaco y la resistencia vascular periférica (12).
El gasto cardíaco depende de la frecuencia cardíaca y el volumen latido, por lo tanto, todas aquellas situaciones que aumenten de forma directa o indirecta éstos, producirá aumento de la presión arterial. Por otro lado, la resistencia vascular periférica está dada por el control vasomotor general, en el que influye el sistema nervioso autónomo y algunas hormonas, es determinante también, el control vasomotor local, dado por sustancias vasodilatadoras y vasoconstrictoras (9).
Uno de los sistemas de regulación de mayor relevancia de la presión arterial, es el Sistema Renina-Angiotensina-Aldosterona. La activación de este sistema se produce cuando hay disminución del volumen latido con la finalidad de aumentar volumen intravascular a nivel renal y la resistencia vascular periférica para aumentar el volumen latido. La renina actúa sobre el angiotensinógeno, para producir Angiotensina I, que al distribuirse a través de los vasos sanguíneos, es convertida en el endotelio vascular, por la Enzima Convertidora de Angiotensina, en Angiotensina II, siendo ésta última un potente vasoconstrictor periférico e inhibidor de las Bradicininas, vasodilatadores naturales. La angiotensina II sufre la acción de la enzima Aminopeptidasa A, transformándola en Angiotensina III, cuya función es estimular a la Aldosterona y al Sistema Nervioso Central (SNC), produciendo sed, Vasopresina y Catecolaminas, todo esto, para aumentar la resistencia vascular periférica y así, el volumen latido y restituir la presión arterial basal (9).
Este sutil engranaje de factores reguladores depende de un delicado balance, para así mantener la homeostasis, por lo que, ciertos factores pueden alterarlo y desencadenar el aumento de la presión intravascular que puede ser transitorio o constante, conllevando así, a la producción de hipertensión arterial sistémica. Dichos factores se pueden clasificar en no modificables, y modificables.
Dentro de los factores no modificables encontramos los Antecedentes Familiares de Hipertensión arterial, ya que, se han identificado genes que originan tres síndromes monogénicos de hipertensión, dos de los cuales se heredan de forma dominante. En estos síndromes la concentración de aldosterona es elevada, y la actividad de la renina plasmática es reducida. La correlación de la presión arterial entre los pacientes y familiares de primer grado, es significativa, siendo la prevalencia superior entre familiares de hipertensos, originándose el fenómeno agrupación familiar de la hipertensión (13).
Contradictoriamente, Barbosa, J. et al en un estudio realizado en la ciudad de São Luís, en el estado de Maranhão, Brasil en el 2008, encontraron que en el análisis no ajustado de sus resultados, los antecedentes familiares de hipertensión no se asociaron a la presencia de la misma en la población estudiada (14). En contraposición a esto último, Méndez, D. y colaboradores en el Ambulatorio “San Francisco”, Estado Lara en el 2006, encontraron que 60,93% de los familiares de primera línea de los pacientes estudiados padecían hipertensión arterial, 12,5% de los mismos eran prehipertensos y 26,57% normotensos (15).
Se ha determinado el componente heredo familiar de la Diabetes mellitus, como otro antecedente familiar de importancia, siendo mayor la prevalencia de ésta en pacientes con familiares de primer grado que padezcan la enfermedad. Las altas concentraciones plasmáticas de glucosa, producen daño al endotelio vascular, siendo especialmente susceptible el del riñón, lo que produce alteración estructural del glomérulo renal y alteraciones hemodinámicas de la microcirculación renal mediados por receptores de angiotensina, lo que lleva a una disminución de la tasa de filtración glomerular por reducción del flujo plasmático renal, lo que produce activación del sistema renina-angiotensina-aldosterona, como mecanismo compensador de la reducción del flujo plasmático renal, que se traduce en un mayor volumen latido por menor filtración de sodio y aumento de la resistencia vascular periférica (13). De igual manera la Enfermedad Renal Crónica comparte el mecanismo fisiopatológico de producción con la Diabetes mellitus.
Es frecuente observar familias enteras obesas, y la heredabilidad del peso corporal es similar a la propia de la estatura, lo que funge como antecedente de importancia para la producción de HTA. Sin embargo, la herencia no suele ser mendeliana y es difícil establecer donde acaba la intervención de los genes y donde comienza la de los factores ambientales (16). La relación entre hipertensión y obesidad se conoce desde hace mucho tiempo. En adultos jóvenes obesos entre 20 y 45 años, la prevalencia de hipertensión arterial es seis veces mayor que en individuos de la misma edad con peso normal. La distribución de la grasa corporal parece tener un efecto importante sobre el riesgo de hipertensión arterial. Así, la grasa localizada en la mitad superior del cuerpo tiene mayor probabilidad de elevar la presión arterial que la localizada en la parte inferior (17).
La presión arterial aumenta en ambos sexos de forma similar hasta los 6 años de edad, luego se eleva en los niños hasta los niveles del adulto, mientras desciende ligeramente en las niñas durante la pubertad. Las presiones arteriales sistólicas y diastólicas medias son mayores en varones jóvenes que en mujeres, de ahí que se observe mayor mortalidad en varones jóvenes por eventos isquémicos relacionados con cifras tensionales elevadas, que en mujeres jóvenes. Dicha relación se invierte por encima de los 50 años, en relación con la aparición de la menopausia, ya que se pierde el efecto protector de los estrógenos en la mujer adulta mayor (9).
Abondano, A. y colaboradores en el trabajo titulado Prevalencia de hipertensión arterial en habitantes de los distritos sanitarios del estado Carabobo, Venezuela. Marzo-Agosto 2006, compararon la prevalencia de Hipertensión arterial en hombres y mujeres, consiguiendo que 29,83% eran hombres y 13,58% eran mujeres, estas diferencias son estadísticamente significativas, también encontraron que el promedio de edad de los hombres (43,31 ± 12,70 años) fue estadísticamente mayor que el de las mujeres (40,66 ± 12,36 años) (18). Araujo, A. y colaboradores encontraron en el estudio realizado en el 2001 en Barquisimeto Estado Lara una mayor prevalencia de hipertensión arterial en el género masculino, siendo ésta de 22,8%, predominando en el grupo de 58-67 años de edad con un 47,1% (19).
|