Manejo practico de las arritmias supraventriculares. Manual practico de Cardiologia.4
TAQUICARDIA PAROXÍSTICA POR VÍA ACCESORIA OCULTA
Se da más en varones. Constituye el 30 % de las taquicardias paroxísticas supraventriculares (TPSV). Se produce por conducción retrógrada por el HAZ DE KENT (Macroreentrada por vía accesoria oculta) que es fibra lenta (Fibra de Purkinje)
Características electrocardiográficas:
Iguales a la anterior, pero es típica la alternancia eléctrica:
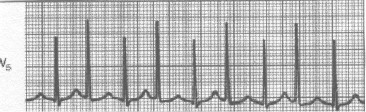
Las ondas P no se ven por caer en el QRS. Presenta una reentrada nodal intraauriculoventricular. Llama la atención la alternancia de la amplitud del QRS. La alternancia eléctrica, puede ocurrir en otros tipos de taquicardias con QRS estrecho. (9)
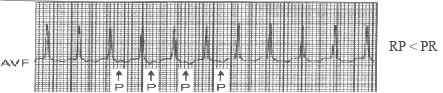
Trazado con RP mayor de 80 milisegundos, que orienta a reentrada por vía accesoria oculta. (9)
Tratamiento – repercusión clínica
En las taquicardias paroxísticas no asociadas al síndrome de Wolff Parkinson White se debe recordar que:
1. No son peligrosas para la vida: solo producen morbilidad y repercusión laboral
2. No se asocian a cardiopatía orgánica: en general, salvo la multifocal y en casos de niños y/o jóvenes que pueden asociarse a Ebstein, prolapso valvular mitral y miocardiopatía hipertrófica diagnosticada, por lo que se debe hacer ecocardiograma.
3. Los estudios electrofisiológicos solo se hacen cuando se plantea la necesidad de ablación por radiofrecuencia
Tratamiento en la crisis (6-12)
Masaje de seno carotídeo o Valsalva: corta la taquicardia paroxística en un 20 %
1. Adenosina
2. Verapamilo
3. Diltiazem intravenoso
4. Antiarrítmicos Ic y III.
Prevención de las crisis:
1. Una crisis por año: no usar fármacos. Manejarse con maniobras vagales.
2. Crisis frecuentes (mayor de tres por años): usar maniobra de Valsalva. Verapamilo, Atenolol o Flecainida. La Amiodarona es eficaz, pero se desaconseja su uso.
Ablación con radiofrecuencia:
Tiene alta eficacia. Solo cuando las crisis son mal toleradas (Presíncope, sincope) o haya refractariedad al tratamiento farmacológico. (17) Taquicardias paroxísticas supraventriculares asociadas al síndrome de preexcitación de Wolff Parkinson White.
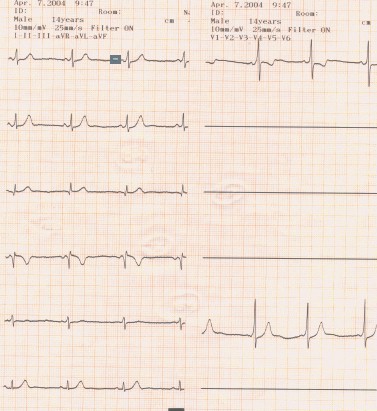
Síndrome de Preexcitación Wolff Parkinson White (WPW) en niño varón de 14 años, con antecedentes de último episodio de taquicardia paroxística supraventricular (TPSV) hace dos años, sin repetirlo (Tratamiento con propranolol). Se efectuó ergometría alcanzando 130 latidos por minuto sin desaparecer la conducción por el haz anómalo. (7)
Se considera PREEXCITACIÖN cuando a partir de un estímulo auricular o ventricular existe ACTIVACION ventricular o auricular ANTES que si la despolarización lo hiciera por el sistema de conducción normal. (6)
El mecanismo se hace por conexiones accesorias, con un MACROCIRCUITO;
· Aurícula
· Sistema de conducción
· Ventrículo
· Vía accesoria
Las vías accesorias son de tejido miocárdico común (Purkinje), con tiempo de conducción cortos en general y “del todo o nada”. Las vías pueden ser de conducciones bidireccionales, anterógradas, retrogradas. A las vías anómalas de conducción retrógradas se las llama vías accesorias ocultas. El Wolff Parkinson White (WPW) tiene una prevalencia del 0,1 al 0,3 % de la población general y la incidencia de arritmias va desde el 12 al 80 %.
Características al electrocardiograma:
No varía de las taquicardias supraventriculares (TSV).
1. TAQUICARDIA ORTODRÓMICA: QRS NORMAL. LA MÁS FRECUENTE (90%). El VI se despolariza por el sistema de conducción normal
2. TAQUICARDIA ANTIDROMICA: QRS ANCHO. (10 %). El ventrículo se despolariza por el haz anómalo (Riesgo de muerte súbita del 0,15 % por año) (7)
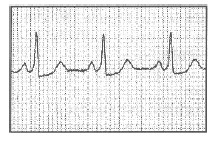
Síndrome de Wolff Parkinson White (WPW) en ritmo sinusal