La resistencia bacteriana hasta el 2010.
Lic. E. Arelys Reyes Expósito. Máster en Ciencias. Licenciada en Ciencias Farmacéuticas. Profesor Asistente del ISCMH.
Dr. Marco J. Albert Cabrera. Máster en Ciencias. Especialista de 2º Grado en Medicina Interna. Profesor Auxiliar en Medicina Interna del ISCMH.
Dra. Lina Martínez Acosta.Máster en Ciencias. Especialista de 1er Grado en Medicina General Integral. Profesor Asistente del ISCMH.
Dra. Alina Álvarez Crespo. Especialista de 1er Grado en Medicina General Integral. Diplomada en Farmacoepidemiología. Profesor Instructor del ISCMH.
Introducción
La resistencia bacteriana es un problema global, que trae aparejado consecuencias devastadoras para la salud pública mundial, por lo que se requiere de soluciones urgentes por todas las naciones y sectores concernientes.
Durante las dos décadas pasadas la resistencia a penicilinas, otros betalactámicos y agentes no betalactámicos se ha incrementado rápidamente en muchas partes del mundo.
La OMS ha hecho una alerta a toda la comunidad internacional sobre la severidad del problema y ha definido una serie de acciones que debemos emprender con vistas a reducir dicho problema, donde están inmersos todos los profesionales que de una forma u otra trabajan o prescriben medicamentos.
En septiembre del 2001, la OMS lanzó la primera estrategia mundial para reducir el surgimiento y la extensión de la resistencia, donde se trazan una serie de intervenciones que pudieran incidir en la velocidad con que se desarrollan dichas resistencias microbianas.
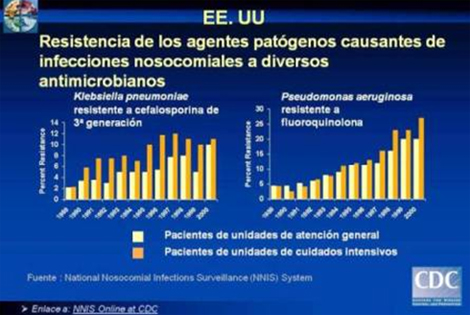
El problema de la resistencia a los antimicrobianos incluye también a los microorganismos gramnegativos. Varias cepas de E. coli, Klebsiella y muchas otras Enterobacterias han adquirido beta-lactamasas de espectro extendido (BLEE) que confieren resistencia a las penicilinas, cefalosporinas y al aztreonam, pero no a los carbapenems y la mayoría son inhibidas por el ácido clavulánico. La producción de beta-lactamasas de espectro extendido (BLEE) por parte de diversos patógenos constituye un importante problema en los pacientes hospitalizados debido a las implicaciones clínicas terapéuticas y económicas.
Las beta-lactamasas de espectro extendido (BLEE) producidas por bacilos gram negativos son debidas entre otras causas a la excesiva administración de cefalosporinas de 3era generación, de aminoglucósidos, estancia hospitalaria prolongada, cateterización urinaria y severidad de las infecciones.
También comienza a surgir resistencia a las fluoroquinolonas, fenómeno atribuible al mayor uso de esta clase de medicamentos en el decenio pasado. Mientras que en 1995 la resistencia a las fluoroquinolonas era muy rara, en 2008 la resistencia a estos antibióticos se encuentra más extendida.
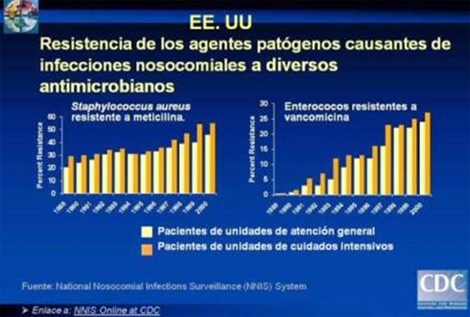
En el transcurso de los últimos años se ha mantenido una tendencia creciente en la aparición y en la transmisión de resistencia de las bacterias gram positivas a múltiples antibióticos y comprende principalmente a diversas cepas de estafilococos, estreptococos y enterococos.
Las más recientes están causadas por Enterococcus resistente a la vancomicina y Staphylococcus aureus resistente a la meticilina, no se limitan más a las salas de los hospitales sino que se han infiltrado en la comunidad, pues el hospital y la comunidad no son ecosistemas cerrados sino que están íntimamente relacionados y las modificaciones en uno repercuten en el otro.
La vancomicina produce un efecto bactericida sobre los gérmenes susceptibles, especialmente los cocos gram positivos. Su acción se basa en inhibir la síntesis de la pared bacteriana, en un paso anterior al que actúan los beta-lactámicos. Es especialmente eficaz frente a los estafilococos, incluyendo a las cepas resistentes a la meticilina, los estreptococos hemolíticos (α y β) y no hemolíticos, y los enterococos.
La resistencia de Stafilococo aureus a la meticilina constituye un problema serio en muchos hospitales ya que actualmente, más de 50% de los aislados de Staphylococcus aureus causantes de infecciones en UCI son resistentes a la meticilina.
Staphylococcus aureus meticilina resistente (SAMR) adquirido en la comunidad, es una cepa hospitalaria diferente—que ha sido encontrada en Australia, Asia, Europa y Norteamérica. Es una causa rara de neumonía y una causa más común de infecciones cutáneas y de tejidos blandos.
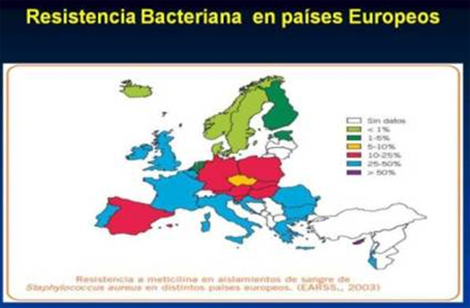
En relación con Europa y otros países occidentales como Estados Unidos y Canadá, España muestra registros muy desfavorables de resistencia, especialmente en patógenos bacterianos de ámbito extrahospitalario.