Comportamiento Síndrome Coronario Agudo (SCA) pacientes ingresados Terapia Intensiva .11
Por ejemplo, los pacientes con IAMEST inferior que, por lo demás, pudieran ser considerados de bajo riesgo de mortalidad y en los que muchos médicos hubiesen puesto en duda los beneficios del tratamiento fibrinolítico, pueden ser incluidos en un subgrupo con un riesgo de mortalidad mucho más alto, si el infarto inferior se asocia a infarto del ventrículo derecho (VD), descenso del segmento ST en derivaciones precordiales o elevación del segmento ST en derivaciones laterales, igualmente si se presentan con trastornos agudos de la conducción aurículo - ventricular.
Uno de los mensajes más importantes transmitidos por el conjunto de datos disponibles es que el tratamiento fibrinolítico se infrautiliza en los pacientes con IAMEST. (93)
Como se puede observar en la tabla 9, del total de pacientes que no recibieron tratamiento con estreptocinasa (13 pacientes), 7 eran del sexo masculino y 6 del sexo femenino, pudiera parecer que la frecuencia fue similar, sin embargo los pacientes del sexo femenino con IAMEST en el estudio representó el 16.7 (9 pacientes), mientras que los del sexo masculino alcanzó el 24.1% (13 pacientes), como se mostró en la tabla 6. Estos resultados reflejaron la mayor tendencia a no realizar tratamiento fibrinolítico a las mujeres. Dentro de las causas más frecuentes por la que no se aplicó el tratamiento con estreptocinasa estuvo: el tiempo transcurrido desde el inicio de los síntomas > 12 horas (este fue el principal factor en los pacientes del sexo masculino) y la inestabilidad hemodinámica identificada por los signos de insuficiencia cardiaca en el momento del ingreso, esto se observó con mayor frecuencia en las mujeres.
Los factores del paciente relacionados con un intervalo más largo hasta la decisión de solicitar atención médica ha sido reportada en varios estudios y Braunwald señala entre estos la edad avanzada, el sexo femenino, los antecedentes de angina o diabetes entre otros. En este estudio el autor encontró varios factores en común, pero contrario a ello, los pacientes del sexo masculino mostraron mayor frecuencia en la demora de solicitud de atención médica.
Tabla 9. Causas probables de exclusión del tratamiento trombolítico.
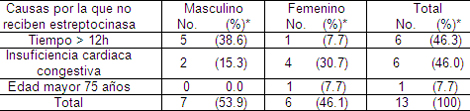
Nota:* porcentaje en base a pacientes con IAMEST que no reciben estreptocinasa (13)
El tratamiento de reperfusión farmacológica no se aplica según diversos estudios a una proporción significativa (25% - 30%) de pacientes con infarto con elevación del segmento ST. Desafortunadamente a pesar de que la población estudio fue pequeña, la falta de aplicación de estreptocinasa (59.0%) en el estudio fue mayor a la reportada por los algunos autores.
En el registro GRACE (Global Registry of Acute Coronary Events), que enrolo 2084 pacientes durante las primeras 12 horas tras un infarto con elevación del segmento ST, no se aplico al 30% de los pacientes con criterios para ello. Los factores que más mostraron correlación con la falta de aplicación fueron los antecedentes de injerto vascular arterial, de diabetes y de insuficiencia cardiaca congestiva, así como la edad superior a de 75 años.
También fue la insuficiencia cardiaca uno de los factores de mayor peso, encontrado en este estudio, que excluyó a los pacientes del tratamiento trombolítico. Este elemento, a consideración del autor, merece para el futuro un seguimiento estricto a punto de partida de que la reperfusión coronaria es el tratamiento más eficaz de la insuficiencia cardiaca post-infarto. Por ello, deben tomarse todas las medidas necesarias para lograrlo con la mayor rapidez posible. Está ampliamente demostrado que los pacientes con infartos extensos e insuficiencia cardiaca son los que más se benefician de la reperfusión coronaria, ya sea con trombolisis o intervencionismo percutáneo. Es conocido que la reducción de la mortalidad en estos pacientes es mucho más acentuada con el intervencionismo, pero en los casos que no se pueda realizar de forma inmediata se debe administrar un trombolítico siempre que no exista contraindicaciones. (94) Esta forma de reperfusión farmacológica es un método relativamente fácil de aplicar y disponible en todos los centros de diagnóstico integral en Venezuela.
Como se observa en la tabla 10, durante el evento coronario agudo se emplearon otras medidas farmacológicas que forman parte del arsenal terapéutico en la cardiopatía isquémica, entre estas el ácido acetilsalicílico fue el fármaco que con mayor frecuencia se prescribió en estos pacientes (81.4%), le siguieron en orden de frecuencia los inhibidores de la enzima de conversión de angiotensina (IECA), la nitroglicerina intravenosa (64.8%), la heparina (57.4%) y el atenolol (50.0%) entre otros.
Estas opciones de tratamiento están basadas en la evidencia obtenida de numerosos estudios clínicos y metaanálisis. (18,59) Normalmente, el enfoque terapéutico se basa en si el paciente va a recibir únicamente tratamiento médico o además va a ser referido a angiografía y revascularización.
La terapia antiplaquetaria con ácido acetilsalicílico según lo revisado en la literatura, es el fármaco que con mayor frecuencia se indicó en los pacientes con Síndrome Coronario Agudo (SCA), proporcionando beneficios en la reducción de la mortalidad y en la disminución de las tasas de episodios vasculares. Por la evidencia ya existente se considera que estos beneficios deben estar presentes también en los pacientes de este estudio. Debe señalarse que el registro GRACE (92), un estudio observacional amplio donde participaron 95 hospitales en 14 países de Europa, Asia y América reportó frecuencia mayores en el uso de aspirina, betabloqueantes y heparina. También se reporta elevada frecuencia en el uso de IECA.
Tabla 10. Fármacos prescritos en los pacientes con Síndrome Coronario Agudo (SCA).
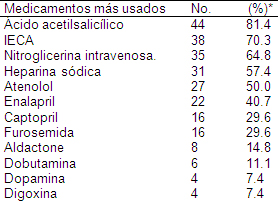
Nota: a cada paciente fue prescrito más de un fármaco.
*porcentaje en base al total de pacientes con Síndrome Coronario Agudo (SCA).
Los fármacos antiisquémicos reducen el consumo miocárdico de oxígeno (disminuyen la frecuencia cardiaca, bajan la presión arterial o deprimen la contractilidad ventricular izquierda) y/o inducen vasodilatación. Estudios aleatorizados y metaanálisis señalan que los beta bloqueadores se asocian con una reducción en el riesgo de progresión del síndrome coronario agudo con elevación del segmento ST. (38) Aunque no se ha demostrado un efecto significativo en la mortalidad de los Síndrome Coronario Agudo sin elevación del ST (SCASEST) en estudios relativamente pequeños los resultados son extrapolables a partir de estudios clínicos aleatorios de mayor tamaño sobre beta bloqueadores en pacientes con infartos del miocardio no seleccionados. (38)
Los anticoagulantes se utilizan en el Síndrome Coronario Agudo sin elevación del ST (SCASEST) para inhibir la generación y/o actividad de la trombina y de esta forma reducir los episodios relacionados con la formación de trombos. Hay evidencia clara de que la anticoagulación es efectiva junto a la inhibición plaquetaria y que la combinación de las dos es más efectiva que cualquiera de ellas por separado. (2) La utilización de heparina en el estudio fue baja con relación a estudios publicados. (92) Otros estudios reportan que solo se usa la heparina en el 81. 0% de los pacientes con criterios para su utilización. (95)
La insuficiencia cardiaca fue la complicación que se observó con mayor frecuencia en estos pacientes. El 42.0% de ellos desarrolló algún grado de insuficiencia cardiaca durante su hospitalización en la unidad de terapia intensiva. Las formas más severas afectaron al 14.8% de los pacientes; el edema pulmonar agudo al 7.4% y el shock cardiogénico a otro 7.4%. La angina post-infarto le siguió en orden de frecuencia (12.9% del total de pacientes con SCA). La fibrilación auricular dentro de las complicaciones arrítmicas se observo con similar frecuencia que los trastornos de la conducción aurículo ventricular. (Ver tabla 11).
La insuficiencia cardiaca es una de las peores complicaciones del infarto agudo del miocardio, pues aumenta de 2 a 10 veces su mortalidad. En el estudio fue la principal complicación observada lo que es coincidente con lo reportado por la literatura, la cual señala que en la actualidad es la principal complicación en los pacientes después de un infarto agudo del miocardio. Existen dos clasificaciones ampliamente aceptadas de la insuficiencia cardiaca, la de Killip Kimbal y la de Forrester ambas con importantes implicaciones pronósticas y terapéuticas. (94,96,97)
Tabla 11. Complicaciones observadas en los pacientes con Síndrome Coronario Agudo (SCA).
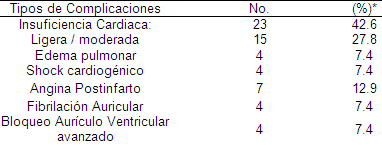
Nota: un paciente puede tener más de una complicación.
Porcentaje en base al total de pacientes con Síndrome Coronario Agudo (SCA) (54).